こんにちは!トト丸です。
今日は「緊急透析の適応」について書いていきます。
- めっちゃ腎臓悪いけどこれって透析必要…?
- 夜中で院内に臨床工学技師さんいないけど、呼んだ方が良いのかな…
と迷っている方々の悩みが解決できれば幸いです!
- この記事を見れば以下のようなことがわかります。
- 緊急透析の適応がわかる
- 間欠的透析か、持続的透析かの判断ができる
- ではやっていきましょう!
緊急透析の適応
- 様々な教科書に載っていますが、AIUEO(あいうえお)で覚えるのがおすすめです。

- では一つずつチェックしていきましょう!
Acidosis 代謝性アシドーシス
- 明確にpHの数値で決めるのではなくpH<7.2というのはあくまで参考値です。
- 著明な代謝性アシドーシスはそれだけで致死的なので、緊急度が違います。
- 例えば、
-
- 疾患は違いますが糖尿病性ケトアシドーシス(DKA)のような病態ではpHが7.0を下回ることも珍しくありません。pH<7.2だから緊急透析?!となるわけではなく、キチンと補液してインスリンを使用すればpHはみるみる改善しますので透析の必要はありません。
あくまで腎不全による代謝性アシドーシスが顕著な場合、が適応になるので注意しましょう。
Intoxication 中毒
急性薬物中毒の加療で飲んだ薬剤によっては透析が有効なものがあるのでこちらも覚えておきましょう。原則としては中毒物質が以下の特徴を持ったものであれば透析の効果が期待できる可能性があります。
- 分子量が小さい(小さい方が透析膜を移動しやすい)
- 蛋白結合率が小さい(蛋白と結合すると透析膜を通過しにくい)
- 分布容積が小さい(=組織に移行せず血中にいる)
- 脂溶性が低い、水溶性が高い
- 透析膜を通過する
- 血漿濃度が高い(血液の中にいないと除去できない)
覚え方は様々ありますが、今回はCAT-MEAL(猫の食事)を紹介します。
(参照:Toxidrome ER Magazine Vol.11 No.4 Dec.2014 p675)


Uremia 尿毒症
尿毒症症状というのは一見分かりにくいことも多いです。そこまで派手ではない意識障害のこともあり、判断に悩むこともあります。
採血ではBUN≧100~120mg/dLを目安にしている本が多いかと思いますが、こちらも絶対値ではありませんので注意が必要です。例えば高度脱水によるBUN、クレアチニンの上昇の場合補液だけで改善することも多く緊急透析が必要ないこともあります。
Electrolyte 高カリウム血症
こちらもK>6.0~6.5mEq/Lと書いてあることが多いですが、あくまで相対的な適応です。
高カリウム血症に対する治療は簡単にまとめると以下のようになります。
- 身体の外にカリウムを排泄する(尿→利尿薬、便→キレート剤、血液→透析)
- 細胞の中にカリウムを一時的にしまう(グルコース・インスリン療法)
- 不整脈発作を防ぐ(グルコン酸カルシウム)
基本的には②③は一時凌ぎなので、①のカリウム排泄ができなければ根本的に高カリウム血症の治療にはなりません。便でカリウムを排泄するのは時間がかかるので、利尿薬で排泄ができない場合はやはり緊急透析が必要になります。
Overload 利尿薬に反応がない溢水
腎臓から尿が出なければ水分の多くは身体の外に排泄できず溜まってしまいます。一番問題になるのが水が溜まりに溜まって肺水腫という重度の呼吸不全になってしまうことです。この場合は緊急透析で身体の水分を抜く(除水)ことが必要になります。
さぁ、緊急透析の適応に関してはわかってきましたか?😄
透析適応は絶対的なもの、というより相対的なものであることが多いので、数字だけ丸暗記するより患者さんそれぞれの病態を把握することが重要になります☝️
間欠的血液透析にするか、持続的血液透析をするか
ではもう少し話を進めて、透析方法の選択について勉強しましょう。
結論から言うと、間欠的血液透析を選ぶのは血行動態が安定している時です。
間欠的血液透析と、持続的血液透析の違いをざっくり伝えると以下の通りです。
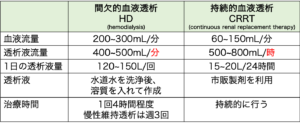
一番大事な点は、HDの方がCRRTより圧倒的に血液流量・透析液流量が多いということです。透析は拡散の原理で効果を発揮するので、薄める液体が多ければ多いほど効率が良いということになります。
しかしHDは血液流量が大きい=血液の移動する量が大きいため、血圧の変動も大きくなってしまうという欠点があります。なので血圧が低い患者や感染症急性期の患者にはリスクが高いのです。そうなると選択肢は持続的にゆっくり透析を行うCRRTとなります。
今回は以上です!
どうでしたでしょうか?
語呂合わせが多いところではありますが、その実質を理解していないと数字に翻弄されてしまうので注意が必要です!適切に透析導入のタイミングが判断できるようにしましょう!
今日はこれまでです、ではまた!







